妊娠を考えている女性の甲状腺機能低下について
不妊検査の一次スクリーニング検査の内分泌検査には甲状腺機能の測定について触れられています。「なぜ症状がないのに内服をしなくてはいけないの?」と質問をうけることが多いので、アメリカ内分泌学会のHPにわかりやすくまとまっていたのに参考にまとめてみました。(https://www.thyroid.org/hypothyroidism-in-pregnancy/)
赤ちゃんの脳の発達に甲状腺ホルモンは、重要な役割を果たします。先天性甲状腺機能低下症(生まれた時に甲状腺機能がない状態)で生まれた赤ちゃんは、速やかに治療を受けなければ、重度の認知異常、神経学的異常、発達異常を起こす可能性があります。治療を行えば、これらの発達異常をほとんど防ぐことができるため日本では新生児マススクリーニングで必ず出生時に検査を行います。
お母さんが重度の甲状腺機能低下症と診断され未治療だった場合、赤ちゃんの脳の発達に障害が生じる可能性、お母さんの妊娠中の合併症(流産、うっ血性心不全、子癇前症、胎盤異常、分娩後出血)の上昇も指摘されています。
お母さんの甲状腺機能低下が軽度の場合、赤ちゃん・お母さんへのリスクが上昇するかは意見がわかれており、すべての女性に妊娠中の甲状腺機能低下症のスクリーニング(TSHやfT4などの採血検査)を行うことについての見解がまとまっておらず、日本でも不妊症の患者さまの一次スクリーニング検査に含まれていますが、甲状腺機能異常を疑う症状がなければ保険適応外検査としておこないます。
甲状腺機能低下症の女性(特に橋本病が原因と考えられる場合)は、妊娠が確認されると再検査でTSHを測定することが必要となります。妊娠中は甲状腺ホルモンの必要量が増加するため、レボチロキシン(チラージンS®️)の投与量を25~50%増加します。
赤ちゃんを出産したらレボチロキシンを妊娠前の通常の内服量にもどすか、甲状腺機能低下が軽度(症状なし)で妊娠のためだけに内服していた場合、中断することが一般的です。レボチロキシンは食事中の食物繊維,コーヒーなどによって阻害されるので,就寝前または空腹時がよいとされています。(起床時で朝食前30分,または就寝時で食後3~4時間以降)。鉄剤、アルミニウムや亜鉛含有胃薬など吸収に影響する薬剤は服用時間をずらす必要があります。
≪私見≫
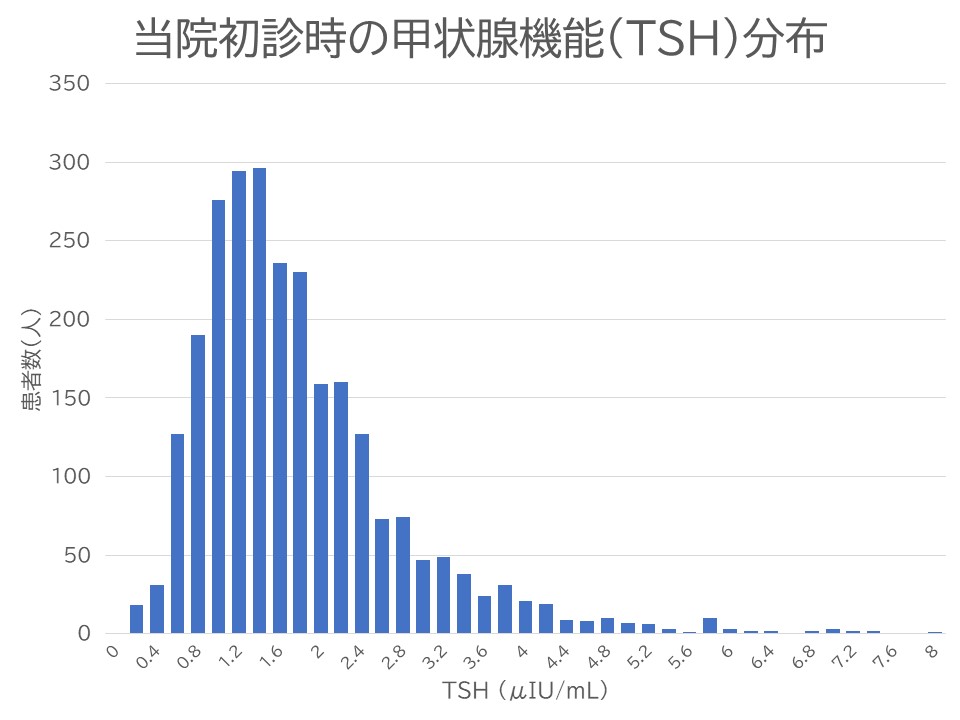
甲状腺機能はしっかり管理した方がよいなと改めて感じます。甲状腺機能低下症をどこから治療対象とするかは様々な報告があり一定の見解がえられていません。治療対象をTSH値が2.5μIU/ml以上としている施設が多いですが、中には基準値を4-5μIU/ml以上としたりTPO抗体を調べたりして基準値を設けている施設もあります。お母さんの周産期合併症・赤ちゃんへの発達障害が低下するのであれば内服したらいいのでは?と思っていますが、TSH値が2.5μIU/ml以上の女性は当院受診の患者様の16.3%(挙児希望で来院された女性2603名の初診時データ: 4μIU/ml以上:4.7%、5μIU/ml以上:2.1%、10μIU/ml以上:0.5%未満)にあたり、かなりの女性が内服をしなければならない対象になるため、最近では間隔をあけてTPO抗体とあわせてTSHの再検査を行い、併設する当法人亀田幕張クリニック内分泌内科専門医の先生と方針を相談しながら妊娠中も含めて治療を行なっています。
参考程度にアメリカ甲状腺学会に記載されている基準値は以下のとおりです。アメリカでのデータですので、そのまま日本人には当てはめられないところもあります。今後も定期的に報告はアップデートされますので注意をはらって変更がある場合はご報告いたします。
TSH値
10μIU/ml以上:甲状腺機能低下症の治療を受ける必要があります。
2.5μIU/ml以下:レボチロキシン治療を必要としません。
2.5~10μIU/ml:TPO抗体を持っているかどうかによっても異なります。
TPO抗体が陽性:
TSHが4 μIU/ml以上:治療が推奨されます
2.5~4.0 μIU/ml:治療を検討
TPO抗体が陰性:治療を「検討してもよい」
文責:川井(院長)
お子さんを望んで妊活をされているご夫婦のためのブログです。妊娠・タイミング法・人工授精・体外受精・顕微授精などに関して、当院の成績と論文を参考に掲載しています。内容が難しい部分もありますが、どうぞご容赦ください。